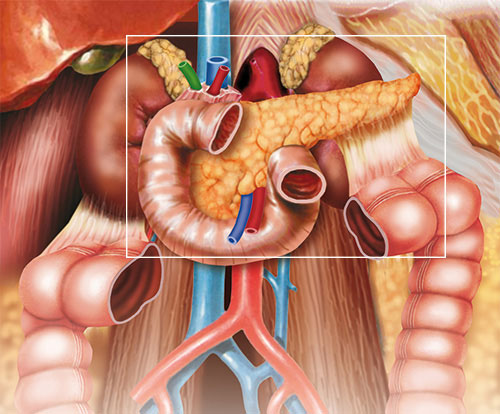
Medizinische Bildgebung: Sonografie
Joachim Horcher
Unter der Bildgebung in der Medizin versteht man apparitive diagnostische Verfahren zur optischen Darstellung eines Befunds.
Zu diesen Verfahren zählen: Röntgen, Sonografie (Ultraschall), Angiographie (radiologische Darstellung von Blut- und Lymphgefäßen), CT (Computertomografie), MRT (Mag- netresonanztomografie), PET (Positronenemissionstomografie) usw.
In manchen Fällen werden auch Einzelmethoden kombiniert (z.B. PET-CT), um ein aussagekräftigeres Ergebnis zu erhalten. Die Bilddaten sind je nach Verfahren zwei- oder dreidimensional und liefern eine Darstellung von Organen und Strukturen des Körpers, um krankheitsbedingte Veränderungen genau feststellen zu können.
Die Bildgebung ist nicht nur zur Feststellung krankheitsbedingter Veränderungen, sondern auch zur Verlaufskontrolle erforderlich, um den Verlauf einer Erkrankung bzw. den Erfolg einer Therapie kontrollieren zu können.
Außerdem ermöglicht die Bildgebung sichere Punktionen, Gewebeabtragungen und auch minimalinvasive Eingriffe.
Auch zur Vorbereitung und Planung einer genauen Bestrahlung ist die Bildgebung unverzichtbar, um möglichst wenig gesundes Gewebe zu schädigen. Mit der Zugabe von Kontrastmitteln kann bei der Bildgebung eine bessere Darstellung erreicht werden. Die Bildgebung, die Strukturen und Abläufe im menschlichen Körper sichtbar macht, ist deshalb schon lange zum unverzichtbaren Bestandteil der Medizin geworden.
Der erste Teil behandelt die Sonografie, die innerhalb der Bildgebung am häufigsten eingesetzt wird. Dieses Verfahren hat den entscheidenden Vorteil, dass keinerlei Strahlenbelastung entsteht, so dass es ohne den Körper zu belasten, beliebig oft wiederholt werden kann.
Der Ultraschallkopf, der von außen auf die Haut aufgesetzt wird, arbeitet mit Schallwellen, die außerhalb des menschlichen Hörvermögens liegen.
Diese Ultraschallwellen treffen auf das Gewebe und werden dabei gestreut, gebrochen und reflektiert.
Ein auf die Haut aufgetragenes Gel (visköses Kontaktgel) sorgt dafür, dass die vom Schallkopf ausge- sandten Ultraschallwellen an das Gewebe übertragen werden.
Der Schallkopf ist zugleich Sender und Empfänger von Ultraschallwellen. Die Sonografie arbeitet also nach dem Echoprinzip, wobei der ausgesandte Ultraschall von den Schichten des untersuchten Objektes unterschiedlich reflektiert wird.
Unterschiedliche Schallköpfe
Aus der Laufzeit der reflektierten Signale errechnet das Gerät die Schichtstruktur des untersuchten Objekts. Es gibt unterschiedliche Schallköpfe, die nicht nur in ihrer Form, sondern auch im Hertzbereich differieren, weshalb sich für die Schallwellen eine geringere oder tiefere Eindringtiefe ergibt. Für den Bauchbereich benutzt man tiefeindringende Frequenzen. Die Stärke der jeweiligen Reflexion der Schallwellen (Echogenität) wird dann visuell durch unterschiedliche Weiß-Grau-Schwarz Töne auf dem Monitor dargestellt.
Nicht alles ist im Ultraschall gut darstellbar
Gut darstellbar sind alle flüssigen und weichen Strukturen wie Schilddrüse, Hoden, Herz, Leber, Gallenblase, Nieren usw. Schlecht darstellbar sind dagegen alle lufthaltigen oder von Hartgeweben umgebenen Strukturen wie Lunge, Luftröhre, Darm usw.
Da die Bauchspeicheldrüse im Bauch hinten liegt und oft durch Teile von Magen und Darm, die Luft bzw. Blähungen enthalten, verdeckt wird, ist sie manchmal schlecht darstellbar. Die Luftüberlagerung verhindert ein genaues Bild.
Die Aussagekraft der Sonografie kann in bestimmten Fällen durch Kontrastmittel (CEUS) verstärkt werden.
Eine weitere Möglichkeit ist die Farbdopplersonografie, die zur Gefäßuntersuchung eingesetzt wird. Dieses Verfahren arbeitet mit dem physikalischen Dopplereffekt (z.B. sich näherndes und entfernendes Martinshorn) und ermöglicht damit eine genaue Lokalisation von Durchblutungsstörungen. Ebenso lassen sich kleine Blutgefäße darstellen, die im konventionellem Verfahren nicht sichtbar sind.
Eine besonders aussagekräftige Untersuchungsmethode stellt die Endosonografie dar, bei der der Schallkopf nicht von außen auf die Haut aufgesetzt, sondern in den Körper eingeführt wird.
Die Ultraschallsonde wird über ein Endoskop, ähnlich wie bei der Magenspiegelung, durch die Speiseröhre in Magen und Zwölffingerdarm vorgeschoben. Da sich der Schallkopf somit viel näher an der zu untersuchenden Struktur befindet und auch keine Luftüberlagerungen die Sicht beeinträchtigen können, hat man eine verbesserte Darstellung bzw. kann damit auch kleinste Strukturen erkennen.
Insofern ist nicht nur eine detaillierte Beurteilung der Wandschichten und Strukturen von Speiseröhre, Magen und Zwölffingerdarm, sondern auch eine gute Sicht auf die anliegenden bzw. benachbarten Organe wie die Bauchspeicheldrüse möglich.
Die Endosonografie ermöglicht eine sehr gute Darstellung des Gewebes der Bauchspeicheldrüse und der Gangstrukturen. So lassen sich Gangdilatationen (Erweiterungen), Kalzifikationen (Verkalkungen), Flüssigkeitsansammlungen, Zysten und Pseudozysten, Nekrosen, Tumore usw. gut erkennen und ermöglichen daher eine sehr genaue Diagnostik.
Oft kann auch die ergänzende Endosonografie bei einem im CT (Computertomografie) noch etwas unklarem Befund die erforderliche Gewissheit bringen.
Gleichzeitig mit der Endosonografie lassen sich gezielte Punktionen (Biopsien) vornehmen, um abschließend über die Bösartigkeit verdächtiger Strukturen urteilen zu können.

Neue Therapieoptionen für Pankreaszysten und kleine Pankreastumore
von Prof. Dr. med. Carl C. Schimanski
Seit vielen Jahren entwickelt sich die Endosonographie zu der bevorzugten Diagnosetechnik von Pankreasveränderungen. Sie stellt einerseits chronisch-entzündliche Veränderungen der Bauchspeicheldrüse dar und erlaubt die Diagnose von gut- und bösartigen Zysten und Tumoren des Pankreas. Die feingewebliche Biopsie von unklaren Veränderungen ist etabliert und in der aktuellen Leitlinie der europäischen onkologischen Gesellschaft fest verankert.
Neben diesen diagnostischen innovativen Möglichkeiten bietet die Endosonographie in der Zwischenzeit bereits innovative Lokaltherapien an. In den letzten zwei Jahren finden sich Fallsammlungen zur Radiofrequenzablation von Zysten und kleinen Tumoren. So beschreibt die Arbeitsgruppe um Pai et al bereits 2015 die Radiofrequenzablation sowohl von muzinösen Zysten als auch von kleinen neuroendokrinen Tumoren mit guten Ergebnissen und geringen Nebenwirkungen. Andere Publikationen konnten erfolgreich die Radiofrequenzablation von neuroendokrinen Tumoren in kleinen Fallsammlungen beschreiben.
Bei der Radiofrequenzablation wird über die Endosonographie der kleine Tumorherd punktiert und über die Punktionsnadel eine Radiofrequenzsonde bis in den Tumor vorgeschoben. Nach geringem Rückzug der Punktionsnadel erfolgt über bis zu 120 Sekunden die Applikation einer geringen Strommenge, welche zu einer lokalen Übererwärmung und hierdurch bedingt zu einer Zerstörung von Tumorzellen führt. Bei vielversprechenden Ergebnissen waren die bisher berichteten Komplikationen gering und entsprachen einer milden Pankreatitis.
"Chirurgische Sanierung"
Eine weitere wichtige Erkrankung der Bauchspeicheldrüse ist die Seitengang-IPMN, die Intraduktal Papillär Muzinöse Neoplasie. Bei dieser zystischen Veränderung, die mit dem Hauptgang der Gallenwege in Verbindung steht, kann es basierend auf den sogenannten Fukuoka-Kriterien zu einer Einteilung in Hochrisiko- und besorgniserregende Zysten kommen. Patienten, die besorgniserregende Kriterien aufweisen, haben ein Risiko von 4% innerhalb von fünf Jahren ein Pankreaskarzinom zu entwickeln. Im Gegensatz haben diejenigen Patienten, die Hochrisikokriterien aufweisen, ein Risiko von annähernd 50% innerhalb von fünf Jahren einen Bauchspeicheldrüsenkrebs zu entwickeln. Die etablierte Therapie dieser Veränderungen ist die chirurgische Sanierung der Zysten, wobei das Ausmaß von der Größe und Lage der Zysten im Organ abhängt.
Dennoch sehen wir immer wieder Patienten, die aus verschiedenen Gründen einer Operation nicht zugeführt werden können. Dies kann ein sehr hohes Alter sein, eine Ablehnung einer Chirurgie oder begleitende Erkrankungen. Bisher waren diese Patienten nicht adäquat versorgt. Eine aktuelle Studie, welche im Jahr 2017 von der Arbeitsgruppe Moyer et al hochrangig publiziert worden ist, zeigt den Erfolg einer Zystenablation durch die Einbringung von einem Chemotherapeutikum. Hierbei wird dem schlafenden Patienten mittels Endosonographie die IPMN-Zyste punktiert, sie wird über die Punktionsnadel entleert, mittels Kochsalzlösung gespült und hiernach wird eine Mischung aus den Chemotherapeutika Paclitaxel und Gemcitabin direkt in die Zyste eingeführt.
In 85% der Fälle kam es zu einer deutlichen Reduktion des Volumens der Zyste, wobei in 67% der Fälle die Zyste im Verlauf nicht mehr nachgewiesen werden konnte. Als einzige Komplikation wurde eine akute Pankreatitis in der Gesamtgruppe beschrieben, was einem Risiko von unter 5% entspricht.
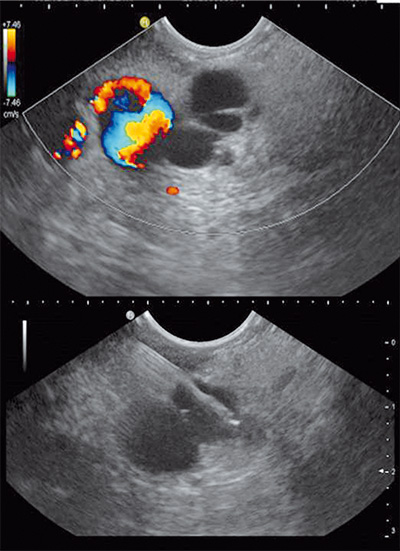
Erste Erfahrungen erfolgreich und vielversprechend
Diese Technik wird sicherlich nicht die Operation von Zysten in der Gesamtheit der Patienten ersetzen können, bietet jedoch Patienten, die einer Operation nicht zugänglich sind, eine gute Therapiealternative. Der Wert dieser Technik wird in Zukunft weiter untersucht werden müssen.
Erste Erfahrungen am Klinikum Darmstadt diesbezüglich sind erfreulich und erfolgsversprechend. Wir freuen uns, diese innovative Technik hiermit vorstellen zu dürfen.